Klicken Sie auf Einstellungen, falls Sie diese ablehnen möchten.

Die arterielle Hypertonie ist häufig lautlos, unbemerkt, schleichend und trotzdem trifft sie Gefässe und Organe im ganzen Körper und erhöht das Risiko für Herzinfarkt und Schlaganfall bis zu zehnmal.
Die Definition der arteriellen Hypertonie
Die arterielle Hypertonie, auch manchmal verkürzt "Hypertension" oder"Hypertonus" genannt, umgangssprachlich einfach Bluthochdruck, ist ein krankhafter erhöhter Druck in den Arterien
Das bedeutet nach WHO, dass die Blutdruckwerte bei Praxismessung ab 140 systolisch zu 90 Millimeter diastolisch Quecksilbersäule (kurz: mmHg) betragen, in der ambulanten 24-Stunden-Messung 130/80 mmHg und bei der Heimmessung im Durchschnitt 135/85 mmHg. Systolisch meint dabei den Druck in den Gefässen in der Anspannungsphase des Herzens, wenn Blut zu den Organen gepumpt wird und diastolisch, wenn der Herzmuskel erschlafft.
Obwohl man dies kaum spürt, können Verengung der Gefässe (Arteriosklerose) und fatale Herzkrankheiten die Folge sein. Über 20% der Mitteleuropäer haben einen erhöhten Blutdruck, bei über 60-jährigen Personen hat nur noch jede vierte Person normale Blutdruckwerte. Weil die Symptome häufig anfänglich nicht spürbar sind, wird nur ein kleiner Teil der Betroffenen auch rechtzeitig behandelt.
Die Medizin unterscheidet zwischen primärer (auch essentieller) und sekundärer Hypertonie.
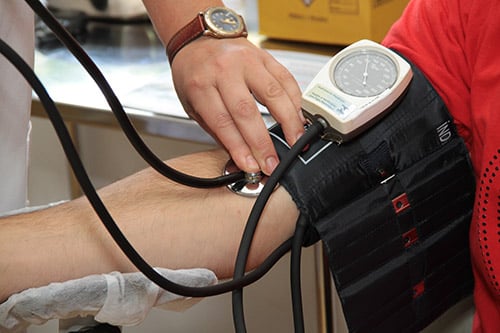
Die sekundäre Hypertonie bezeichnetet eine Blutdruckerhöhung, welche ursächlich durch eine andere Erkrankung oder einen äusseren Einfluss entsteht. z.B. durch Medikamente, Störungen im Hormonhaushalt, Schilddrüsenüberfunktion, Nierenprobleme, Missbildungen der Hauptschlagader oder Drogen. Die Behandlung der ursächlichen Erkrankung ist dabei wichtig, um den Bluthochdruck wieder zu senken.
Z.B. kann Empfängnisverhütung mit einem hormonhaltige Präparat oder eine Hormonbehandlung während der Wechseljahre den Blutdruck beeinflussen. Ebenso können die Wechseljahre den Bluthochdruck fördern, da in dieser Zeit der Östrogenspiegel der Frau sinkt, welches blutdrucksenkend wirkt.
Die primäre Hypertonie hat keine erkennbaren körperlichen Ursachen, ist multifaktoriell bedingt und ist auch nicht abschliessend wissenschaftlich geklärt. Man kennt aber ihre Risikofaktoren. Sollte die primäre Hypertonie durch Medikamente nur sehr schwer einstellbar sein, muss man an das Vorliegen einer sekundären Hypertonie denken. Manchmal kann eine primäre Hypertonie auch nur durch Reduktion der Risikofaktoren behandelt werden.
Die WHO unterteilt zudem Stadien der Hypertonie nach Graden der Schädigungen: Hypertonie Grad 1 meint eine Hypertonie ohne Schäden an den Endorganen. Hypertonie Grad 2 wird bei milden Schäden und Hypertonie Grad 3 bei schwerwiegenden Organschäden und Folgeerkrankungen verwendet.
Bluthochdruck gilt neben Diabetes mellitus, Rauchen und erhöhtem Cholesterinspiegel (Hypercholesterinämie) zu den vier grossen Risikofaktoren für Herz-Kreislauf-Erkrankungen.
Die Symptome und Folgen eines erhöhten Bluthochdrucks
Die arterielle Hypertonie ist oft symptomlos. Erste Symptome können am Morgen auftretende Kopfschmerzen, Schlaflosigkeit, Übelkeit, Nasenbluten, Abgeschlagenheit, psychische Anspannungen, ein roter Kopf und Schwindel sein. Im Verlauf können Atemnot, Veränderungen des Durstgefühls und Sehstörungen auftreten.
Mit der Zeit verhärtet ein hoher Blutdruck die Blutgefässe und begünstigt Fettablagerungen, welche die Blutzirkulation behindern (Verengung, Arteriosklerose). Die Liste der möglichen Folgen ist dann leider lang:
- Niereninsuffizienz und -versagen (hypertensive Nephropathie)
- Herzinfarkt
- Schlaganfall
- Angina Pectoris
- Herzinsuffizienz (bzw. hypertensive Herzkrankheit HHK mit Herzinsuffizienz)
- Vorhofflimmern
- Augenschäden (hypertensive Retinopathie)
- Demenz
- u.a.
Risikofaktoren für erhöhten Bluthochdruck
Begünstigende Risikofaktoren sind sich dementsprechend die selben wie bei anderen Herzerkrankungen: Rauchen, Übergewicht, zu hoher Alkohol- und Drogenkonsum, zu viel Salz und ungesundes Fett in der Ernährung, zu wenig Bewegung, nächtliche Atempausen, hohes Alter, Vererbung.
Auch psychosomatische Faktoren sind seit Jahren als begünstigende Faktoren anerkannt, wie z.B. Stress durch Arbeitssituationen, belastende familiäre Situationen oder Angst.
Diagnose und Therapie der arteriellen Hypertonie
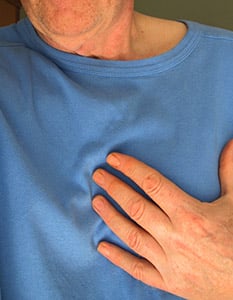
Um eine arterielle Hypertonie diagnostizieren zu können, muss der Blutdruck gemessen werden. 140/90 mmHg bei einer einzigen Messung, reicht für eine Diagnose nicht aus. Erst wenn bei mindestens drei Messungen innerhalb weniger Wochen erhöhte Werte gemessen werden, können wir sicher sein, dass ein erhöhter Blutdruck vorliegt. Es ist aber nicht immer trivial, die Diagnose zu stellen, da der Blutdruck mancher Patienten nur unter bestimmten Umständen zu hoch sind oder stark schwanken. In solchen Situationen investiert man am besten mehr Zeit in die Abklärung. Ein Beispiel dafür ist die sogenannte "Praxis- oder Weisskittelhypertonie". Einige Patienten sind bei einem Arztbesuch nervös, was sich in einem kurzfristigen Bluthochdruck äussern kann. Um diese temporäre Erhöhung festzustellen, können Patienten ihren Blutdruck auch selbst zuhause messen oder man veranlasst eine Langzeit-Blutdruckmessung.
Als Grundlage der Therapie gilt die Veränderung des Lebensstils: herzgesunde Ernährung, ausreichend Bewegung, ausreichend Schlaf, Gewichtsreduktion, Rauchentwöhnung, Minimierung des Konsums von Alkohol, Zucker, Salz, gesättigten Fetten und Stressreduktion.
Bei stark erhöhtem Blutdruck kommt meistens die medikamentöse Therapie zum Einsatz. Es stehen viele verschiedene Wirkstoffe zur Verfügung, die nicht selten auch miteinander kombiniert werden. Sollten Patienten Nebenwirkungen der Medikamente haben, lässt sich fast immer ein Wirkstoff finden, der gut vertragen wird.
Eine der häufigsten Folgeerkrankungen von unbehandeltem Bluthochdruck, ist eine Herzschwäche oder eine Arteriosklerose. Dann kommen zusätzlich ambulante und stationäre Therapien ins Spiel, um verengte Gefässe zu weiten (Koronarangioplastie).
Unten finden Sie eine Übersicht, Empfehlungen und weitere Lektüre zum Thema Bluthochdruck. Interessieren Sie sich für eine fachmännische Abklärungen Ihrer Beschwerden oder ein kardiologisches Check-Up? Wir freuen uns, Ihnen in unserem Herzzentrum in Zürich zur Verfügung zu stehen.
Unsere Link-Empfehlungen zum Thema "Arterielle Hypertonie (Bluthochdruck)"
Zusammenfassung "Arterielle Hypertonie (Bluthochdruck)"
Die arterielle Hypertonie ist ein krankhafter erhöhter Druck in den Arterien. Das bedeutet nach WHO, dass die Blutdruckwerte bei Erwachsene bei Praxismessung ab 140/90 mmHg betragen, in der ambulanten 24-Stunden-Messung 130/80 mmHg und bei der Heimmessung im Durchschnitt 135/85 mmHg.
- auch bezeichnet als: Bluthochdruck, Hypertonie, Hypertonus, Hypertension
- Organ: Herz-Kreislauf-System
- Symptome: Atemnot (Dyspnoe), Leistungsschwäche, Müdigkeit, asymptomatisch, Kopfschmerzen, Schwindel, Übelkeit, Nasenbluten, Schlaflosigkeit, Sehstörungen, häufigeres Wasserlassen
- Mögliche Tests: Ultraschall-Untersuchung (Echokardiographie), Blutdruckmessung, Blutuntersuchung, Anamnese, Langzeit-Blutdruckmessung
- Mögliche Behandlungen: blutdrucksenkende Medikamente, Gewichtsreduktion, sportliche Aktivität, Mehrfach ungesättigte statt gesättigte oder Transfette essen, Rauchentwöhnung, salzarm essen, herzgesunde Ernährung, Alkoholreduktion
- Risikofaktoren: Rauchen, Übergewicht, zu hoher Alkoholkonsum, zu wenig Bewegung, Stress, Hohes Alter, Vererbung, zu salzhaltige Ernährung
- Mögliche Differential-Diagnose: je nach Symptom unterschiedlich
Die wichtigsten Fragen und Antworten zu "Arterielle Hypertonie (Bluthochdruck)"
Wie kann man den Blutdruck senken?
Da ein zu hoher Bluthochdruck viele ernsthafte Folgen bringen kann, lohnt es sich, ihn zu senken. Dabei stehen Ihnen viele "Hausmittel" zur Verfügung.
- Benötigte Materialien: Blutdruckmessgerät
- Benötigte Hilfsmittel: Pillendose, Wecker oder Erinnerungshilfen, Kalorien- und Bewegungszähler
- Kosten: 50 CHF
- Benötigte Zeit: 0.25 h
Schritte
-

1 Übergewicht abbauen
- Reduzieren Sie ihr Gewicht mit einer Kombination aus langfristig angepasster, gesunder und gleichzeitig genussvoller Ernährung und körperlicher Aktivität. Kurze Diäten haben oft gegenteilige Wirkung. Nehmen Sie die Unterstützung durch Ernährungsberatung in Anspruch.
-

2 Geplante Medikamenten-Einnahme
- Setzen Sie Ihre Medikamente auf keinen Fall ab, wenn es Ihnen besser geht.
- Nehmen Sie Medikamente regelmässig. Nutzen Sie Pillendosen, Platzierung an auffälligen Orten, Kombination mit täglichen Tätigkeiten, Wecker, Apps. Halten sie Medikamente vorrätig. Vergessen Sie die Medikamente bei Reisen nicht zuhause.
- Besprechen Sie regelmässig mit Ihrem Arzt, welche Medikamente Sie nehmen und eventuelle Nebenwirkungen, die Sie beobachten.
-

3 Ernähren Sie sich herzgesund!
- Essen sie reichlich frisches Gemüse, Salate und Früchte in allen Variationen.
- Ersetzen Sie gesättigte Fette durch ungesättigte: Ersetzen Sie Wurst, Frittiertes und Milchprodukte doch mal mit Olivenöl, Nüssen, Kernen und vegetarischen oder sogar veganen Mahlzeiten.
- Konsumieren nicht mehr als die von der WHO empfohlene Menge von 5g Salz pro Tag. Nutzen Sie Ernährungshilfen, da Salz in vielen verschiedenen Nahrungsmittel drin ist (z.B. in Käse).
- Falls Sie es mit einer Herzschwäche zu tun haben, trinken Sie pro Tag nicht mehr als 1.5 Liter Flüssigkeit.
- Achten Sie darauf, dass Sie nicht mehr Kalorien zu sich nehmen als sie täglich verbrauchen. Eine App kann Ihnen helfen zu lernen und zu entdecken, wo sich die Dickmacher verstecken. Oder welche Bewegungsart wieviel Kalorien verbrennt. Das ist interessant und macht Spass!
-

4 Bewegen Sie sich mit dem richtigen Mass
- Spazieren und leichte Wanderungen - mit Ruhepausen
- Radfahren auf Hometrainer oder in der Natur.
- Bewegen Sie sich zur richtigen Zeit und angepasst an Ihr Alter und Ihre Fitness: wenn sie sich wohl fühlen, nicht nach dem Essen, zu kühleren Stunden. Bei Atemnot oder Schmerzen abbrechen. Jüngeren Personen sind auch Ausdauer-und Kraftsportarten möglich.
-

5 Bauen Sie Stress ab
- Blaues Licht von Bildschirmen oder LEDs verringert die Melatonin-Ausschüttung. Nutze Sie Kerzen, Salzsteine und farbige Lampen um das Licht eines Sonnenuntergangs zu simulieren. Ihr Körper wird es Ihnen danken.
- Probieren Sie Entspannungstechniken, wie z.B. Yoga, Meditation, Spaziergänge, Haustiere oder Gespräche mit Ihren Liebsten aus.
- Schlafen Sie ausreichend.
- Menschen mit unregelmässigen Tagesablauf haben häufiger Schlafstörungen, Depressionen und Herzinfarkte. Schonen Sie sich, indem Sie ihr Leben vereinfachen.
- Einsamkeit kann ein Stressfaktor sein und führt zu einem höheren Risiko von Herzerkrankungen. Geniessen Sie die Balance, die durch sozialen Kontakt entstehen kann.
-

6 Konsumieren Sie Genussmittel mit Bedacht
- Verzichten Sie aufs Rauchen. Nutzen Sie dazu Hilfsmittel wie Workshops, Nikotinpräparate und Bücher dazu.
- Halten Sie sich beim Alkohol zurück und trinken Sie nur sehr wenig davon.
- Koffeinhaltige Getränke wie Kaffee, Schwarztee, Grüntee, Cola und Energy-Drinks, aber auch Zartbitter-Schokolade können das Herz und den Stoffwechsel je nach Gewöhnung anregen und den Blutdruck 20-30 Minuten lang erhöhen (Vorsicht bei der Messung). 400 Milligramm pro Tag gelten als empfohlene Obergrenze. Koffein kann Herzrhythmusstörungen verstärken. Falls Sie unerwünschtes Unwohlsein erfahren: Wasser hilft Koffein auszuscheiden.